Analysis of 20 years of use of dermal regeneration template in children
Camilla Lisboa Dupuy1, Bruna Baioni Sandre Azevedo2, Rodrigo Feijó3, Jhony Grechi Camacho4, Felipe Flausino Soares4, Mauricio José Lopes Pereima5
- Estudiante del Curso de Medicina, Universidad Federal de Santa Catarina
- Médica Residente de Cirugía Pediátrica, Hospital de Niños Joana de Gusmão, Florianópolis, Santa Catarina
- Cirujano Pediátrico y Jefe de la Unidad de Quemados de Cirugía Pediátrica, Hospital de Niños Joana de Gusmão, Florianópolis, Santa Catarina
- Cirujano Pediátrico, Hospital de Niños Joana de Gusmão, Florianópolis, Santa Catarina
- Profesor Titular de Cirugía Pediátrica, Departamentode Pediatría, Universidad Federal de Santa Catarina
Resumen
Introducción: Para el manejo de lesiones textulares de espesor total, cuando no es posible la cobertura inmediata de la herida con injerto autólogo, cada vez se utilizan más alternativas asociadas al uso de sustitutos dérmicos no sólo para salvar vidas con reducción de la respuesta inflamatoria sino también para reducir secuelas, mejorando los resultados funcionales y estéticos y en consecuencia, calidad de vida. También se ha indicado después de la extirpación de otras lesiones extensas del tejido de revestimiento o traumatismo, como una opción de cobertura inmediata.
Objetivo: Analizar los usos y resultado inmediato de la Matriz de Regeneración Dérmica (MRD) Integra, en el cierre cutáneo de lesiones extensas en niños atendidos en el servicio de Cirugía Pediátrica del Hospital de Niños Joana de Gusmão (HIJG) desde enero de 2002 hasta diciembre de 2021. Métodos: Estudio retrospectivo, analítico y vertical que evaluó las historias clínicas de todos los niños sometidos a solicitud de MRD desde enero de 2002 hasta diciembre de 2021, totalizando 171 pacientes. Resultados: Se analizaron 171 pacientes sometidos a implantación de MRD, totalizando 207 implantes. Prevalece el sexo masculino, con un 60,23%. El grupo de edad más afectado aparece como preescolar, seguido del grupo prepúber, que representa el 31,46% y el 28,99%, respectivamente. El diagnóstico más prevalente fue la retracción cicatricial y la cicatrización hipertrófica (42,01%), seguido de la quemadura aguda (41,86%). Entre los menos prevalentes se encuentran el nevus melanocítico congénito (8,69%), trauma (5,79%) y melanoma (0,96%), mordedura (0,48%), síndrome de Fournier (0,48%), calor (0,48%), agrandamiento del introito vaginal (0,48%) y hemangioma (0,48%). El rango total del implante se observó en el 65,55% de los pacientes y el porcentaje medio del rango parcial fue del 81,43%. una media de 19,12 días. El número de implantes que se sometieron a tratamiento articular con dispositivos de presión negativa (DPN) fue de 94 (44,54%). De los 207 implantes, 63 tuvieron complicaciones (29,86%). Conclusiones:Se utilizó la MRD para cubrir lesiones cutáneas, especialmente en el tratamiento de quemaduras de fase aguda, con efectividad satisfactoria en su aplicación, en el grupo de edad pediátrica.
Palabras clave: Piel artificial, Cicatrización, Quemaduras; Técnicas de cierre de heridas, niños.
Abstract
Introduction: For the management of full-thickness textual lesions, when immediate coverage of the lesion with autologous graft is not possible, more and more alternatives are used associated with the use of dermal substitutes in the soil to save lives by reducing the inflammatory response. also to reduce sequelae, improving functional and aesthetic results and, consequently, quality of life. It has also been indicated after the extirpation of other extensive lesions of the covering tissue or trauma, as an option of immediate coverage.
Objective: To analyze the uses and immediate results of the Integral Dermal Regeneration Matrix (MRD) in the cutaneous area of extensive lesions in children treated at the Pediatric Surgery Service of the Joana de Gusmão Children’s Hospital (HIJG) since 2002 until December 2021. Methods: Retrospective, analytical and vertical study that evaluated the clinical histories of all children submitted to MRD request from 2002 to December 2021, totaling 171 patients. Results: 171 patients submitted to MRD implantation were analyzed, totaling 207 implants. The male sex prevails, with 60.23%. The most affected age group appears as preschool, followed by the prepubertal group, which represents 31.46% and 28.99%, respectively. The most prevalent diagnosis was scar retraction and hypertrophic scarring (42.01%), followed by acute burns (41.86%). Among the least prevalent are congenital melanocytic nevus (8.69%), trauma (5.79%) and melanoma (0.96%), bite (0.48%), Fournier syndrome (0.48%) , heat (0.48%), enlargement of the vaginal introitus (0.48%) and hemangioma (0.48%). The total implant rank was observed in 65.55% of the patients and the average percentage of the partial rank was 81.43%. an average of 19.12 days. The number of implants that underwent joint treatment with negative pressure devices (NPD) was 94 (44.54%). Of the 207 implants, 63 had complications (29.86%). Conclusions: MRD was used to cover skin lesions, especially in the treatment of acute-phase burns, with satisfactory effectiveness in its application, in the pediatric age group.
Keywords: Artificial skin. Cicatrization. Burns. Wound Closure Techniques. Children.
Introducción
El tratamiento de lesiones cutáneas extensas ha evolucionado en las últimas décadas y el uso de matrices de regeneración dérmica (MRD) para cubrir lesiones de diversas etiologías ha sido más frecuente en relación con las técnicas de tratamiento tradicionales. Estas indicaciones han incluido, además de las quemaduras, la cobertura de grandes áreas del tejido de revestimiento después de la escisión de hemangiomas y nevus melanocíticos gigantes, por ejemplo(1,2).
Los sustitutos dérmicos o DRM son biomateriales desarrollados para reemplazar la capa dérmica de la piel. Entre estos, laMatriz de Regeneración Dérmica Integra1(MRD), compuesta por una capa de matriz dérmica transversal originada a partir del tendón bovino reticulado, colágeno y glicosaminoglicano (condroitin-6-sulfato) sirve comobase para la infiltración y el crecimiento celular, asociado a una capa de silicona, que funciona como una “epidermis temporal” y sirve para controlar la pérdida de humedad de la herida(3,4). Después del llamado “período de maduración”, cuando se obtiene una vascularización adecuada y el crecimiento celular del “neodermo”, caracterizado por la migración inicial de macrófagos textulares para la degradación de la matriz y fibroblastos para la síntesis de la matriz extracelular, se elimina la capa temporal de silicona y se debe aplicar un injerto de piel autólogo y delgado para una cobertura definitiva. (3,4,5).
Además de los casos de lesiones muy extensas en las que no se dispondría de injerto directo de piel o insuficiente para la cobertura cutánea, la MRD también se ha indicado para situaciones en las que su uso demostró ventajas en relación con la calidad de la cobertura y la recuperación clínica tras el procedimiento. En las lesiones de extremidades, por ejemplo, la cobertura de huesos, tendones y articulaciones fue supuestamente insuficiente para el lecho vascular para el injerto, y fue necesaria la rotación del colgajo, pero se demostraron resultados confiables de éxito con el uso de MRD en estos casos(6). Cuando se aplica en cirugías de reconstrucción en comparación con un injerto de piel de espesor completo, el uso de la matriz de regeneración dérmica demuestra, además de la cobertura de la herida, una morbilidad mínima del sitio donante, lo que parece minimizar sustancialmente la respuesta inflamatoria y la cicatriz postoperatoria a largo plazo (2).
Aunque hay muchos usos de la MRD hoy en día, las quemaduras siguen siendo la principal indicación, ya sea en la fase aguda o en el tratamiento de secuelas. Las quemaduras representan un problema significativo en la salud pública en Brasil, donde ocurren alrededor de 1.000.000 de accidentes por quemaduras por año, y de estos, alrededor de 2.500 pacientes morirán por causas directas o indirectamente relacionadas con este tipo de trauma(6,7.8).
En el caso específico de quemaduras de 3er grado o de espesor completo, el desbridamiento con escisión tangencial temprana y el injerto autólogo constituyen el tratamiento de elección. Sin embargo, la cobertura inmediata de la herida con injerto autólogo después de la escisión del tejido quemado no siempre es posible, como en el caso de quemaduras extensas, ya que la superficie disponible para la piel donante a menudo no es suficiente para el autoinjerto. En estos casos, cada vez se utilizan más estrategias alternativas asociadas al uso de sustitutos dérmicos no sólo para salvar vidas, permitiendo una marcada reducción de la respuesta inflamatoria con la eliminación precoz del tejido quemado, sino también de reducir las secuelas, mejorando los resultados funcionales y estéticos y, en consecuencia, la calidad de vida(3,8,9,10).
Recientemente, también se ha descrito un complemento al uso de MRD, dispositivos de presión negativa (DPN) en la captura y maduración de la matriz. El período de maduración es el momento en el que la MRD es susceptible a complicaciones, como formación de hematomas, seromas, infecciones y posible desprendimiento de la matriz, generalmente asociado a una mala fijación. Por ello, utiliza procedimientos adyuvantes que aumentan la velocidad del prendimiento de la matriz y, si es posible, reducen su tiempo de maduración y mejoran el resultado final(4,5).
En la Unidad de Tratamiento de Quemaduras del Hospital de Niños Joana de Gusmão, las principales indicaciones para el uso de matrices de regeneración dérmica son:
I. Pacientes con quemaduras extensas que se sometieron a escisión tangencial o a fasciaen quemaduras de 3er grado, que no tienen suficientes áreas donantes para la cobertura epidérmica inmediata, que requieren la reepitelización de áreas donantes múltiples para tratamientos permanentes.
II. Pacientescon inestabilidad hemodinámica, en los que la creación de una nueva área sanguinolenta en la extracción del injerto, después de la escisión del tejido quemado, conduciría a un aumento de la respuesta inflamatoria y limitación de la extensión de la escisión del tejido quemado.
III. Pacientes con quemaduras de 3er grado en áreas especializadas como cara, mano, pies, perineo, articulaciones grandes y mamas, donde se espera que el injerto epidérmico tenga un tejido de mejor calidad que minimice su evolución a secuelas estéticas y funcionales.
Objetivo
- Analizar las indicaciones del uso de la matriz de regeneración dérmica (DRM) en el cierre cutáneo de lesiones en niños tratados en el Servicio de Cirugía Pediátrica del HIJG, desde enero de 2002 hasta diciembre de 2021,
- Analizar los resultados inmediatos del rango MRD, tiempo de maduración, porcentaje de rango de prendimiento de MRD e injerto autólogo.
- Correlacionar la tasa de selección y el tiempo de maduración de MRD en pacientes que realizaron la asociación de apósito de presión negativa en relación con el uso de MRD solamente.
Método
Se trata de un estudio retrospectivo, analítico y vertical de pacientes sometidos a implantación de MRD en HIJG, desde enero de 2002 hasta diciembre de 2021, totalizando 171 pacientes, 27 de los cuales se sometieron a más de un procedimiento quirúrgico en diferentes fechas, totalizando 211 implantes. Se excluyeron los pacientes que no cumplían los criterios del estudio o cuyos registros médicos no se llenaron adecuadamente( ).
Además, también se recogieron datos epidemiológicos, como edad y sexo, y datos sobre indicación quirúrgica, tiempo y porcentaje de manejo de MRD, uso de dispositivo de presión negativa, complicaciones iniciales y porcentaje de manejo final del injerto de piel.
Para el análisis del rango, los datos se distribuyeron en captura total, cuando hubo registros porcentuales del 100% del rango; manejo parcial, para registros de valores entre 50-99%; y pérdida del implante, cuando el rango era inferior al 50%.
Los datos se recopilaron del análisis de los registros médicos del Servicio de Archivo Médico de HIJG en 2019 y 2021.
El estudio fue aprobado por el Comité de Ética del HIJG bajo el dictamen número 3.380.926.
Resultados
Se analizaron 171 pacientes sometidos a implantación de MRD en HIJG desde enero de 2002 hasta diciembre de 2021. De estos, 27 fueron sometidos a más de un procedimiento de implantación de MRD en diferentes lugares y en diferentes fechas, totalizando 211 implantes.
Gráfico 1 – Distribución de los pacientes sometidos a implantación de MRD en el HIJG, de enero de 2002 a diciembre de 2021, según sexo y edad, en porcentaje (%), en relación al número total de pacientes.
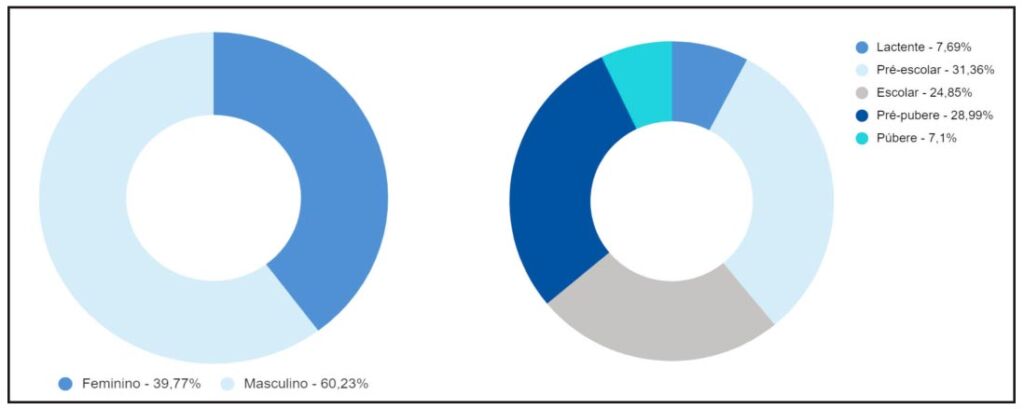
Tabla 1 – Distribución de los pacientes sometidos a implantación de MRD en HIJG, de enero de 2002 a diciembre de 2021, según diagnóstico, en número (n) y porcentaje (%), en relación con el número total de implantes en la matriz.

Se excluyeron de la tabla los dos implantes de pacientes cuyas historias clínicas tenían una indicación quirúrgica inadecuadamente registrada.
Tabla 2 – Distribución de 171 pacientes sometidos a implantación de MRD en HIJG, de enero de 2002 a diciembre de 2021, según el mango del implante MRD, dividido en rango total, rango parcial o pérdida total, en número (n), porcentaje de rango (%prendimiento y porcentaje (%), en relación con el número total de implantes de la matriz.

Fuente: Servicio de Archivo Médico HIJG (2002-2021)
Los implantes de pacientes que fueron transferidos después de la implantación de MRD se excluyeron de la tabla 2, y no fue posible evaluar su tasa de manejo final.
Tabla 3 – Distribución de los pacientes sometidos a implantación de MRD en HIJG, enero de 2002 a diciembre de 2021, utilizando dispositivo de presión negativa (DPN), en número (n) y porcentaje (%), en relación con el número total de implantes.
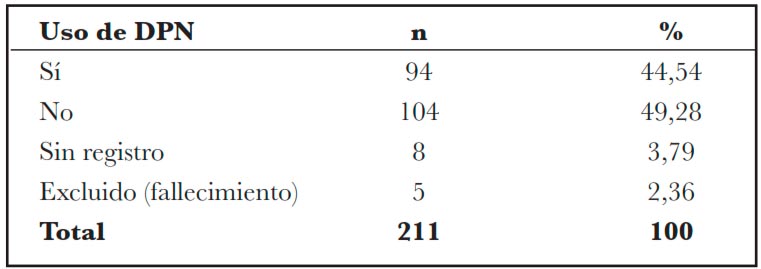
Tabla 4 – Distribución de los pacientes sometidos a implantación de MRD en el HIJG, de enero de 2002 a diciembre de 2021, según rango de injerto de piel, dividido en rango total, rango parcial y pérdida total de injerto, en número (n), porcentaje de mango de injerto (%prendimiento) y porcentaje (%) en relación con el número total de injertos de piel.
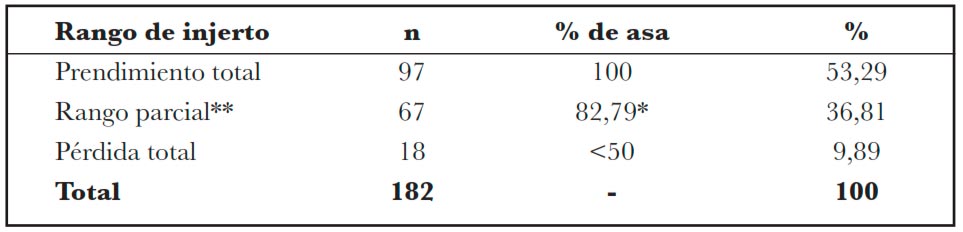
** Prendimiento entre 95-50%
Fuente: Servicio de Archivo Médico HIJG (2002-2021)
Se excluyeron de la tabla los implantes cuyo paciente fue trasladado, fallecido o en aquellos que por alguna otra razón no tenían registro en las historias clínicas del % de rango del injerto.
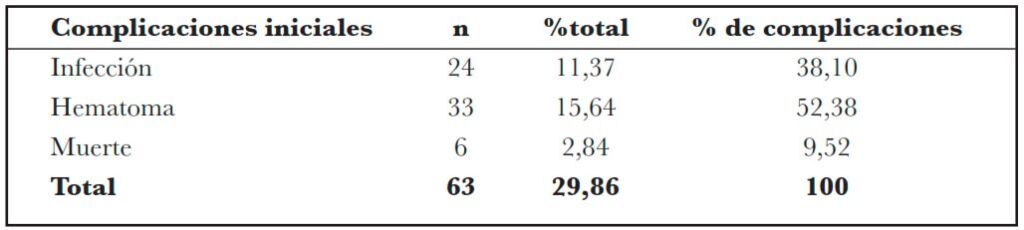
Tabla 5 – Distribución de los pacientes sometidos a implantación de MRD en el HIJG, de enero de 2002 a diciembre de 2021, según complicaciones iniciales de implantación de MRD, en número (n) y porcentaje (%), en relación con el número total de implantes de la matriz (191 implantes) y el número de implantes que complicaron.
Discusión
En el manejo de lesiones cutáneas extensas, el componente central del tratamiento se basa en el reemplazo rápido de áreas dañadas de la piel para restaurar la homeostasis fisiológica. En la elección de la técnica quirúrgica más adecuada es necesario tener en cuenta factores como la morbilidad general del procedimiento, el resultado inmediato y el resultado a largo plazo. (12,13).
El injerto autólogo sigue siendo la solución más cercana y la primera indicación, como material de reemplazo definitivo cuando no es posible el cierre primario (9,10). Teniendo en cuenta el costo-beneficio y la calidad de los resultados estéticos y funcionales de las diversas técnicas quirúrgicas y especialmente la falta de disponibilidad de este, un grupo cada vez más efectivo de coberturas alternativas temporales o definitivas muestra un rendimiento satisfactorio en la cobertura de heridas(14).
El uso de MRDen los últimos años ha jugado un papel destacado en la cobertura cutánea de lesiones extensas, siendo actualmente la más cercana a la “piel artificial”. Aprobado en Brasil por la Agencia Nacional de Vigilancia Sanitaria (ANVISA) en el tratamiento de quemaduras extensas, cirugía de reconstrucción de quemaduras y tratamiento del pie diabéticoMRD Integra ha sido ampliamente utilizado en las más diversas aplicaciones para la cobertura de la piel(5,15).
En el servicio de cirugía pediátrica del Hospital de Niños Joana de Gusmão (HIJG) se utiliza MRD desde 2002, teniendo como principales indicaciones una amplia cobertura cutánea en pacientes con quemaduras agudas y quemaduras con área donante insuficiente para injerto autólogo insuficiente y cobertura cutánea de áreas nobles, como manos, pies, región de pliegue y articulaciones grandes, cara, cuello y mamas, donde se espera una cobertura cutánea superior. En cuanto a la indicación de implantes en este estudio, se encontraron 11 diagnósticos diferentes: quemaduras de fase aguda, cicatriz hipertrófica + retracción cicatricial con cicatriz hipertrófica, trauma, nevus melanocítico, reconstrucción tras extirpación de melanoma, mordedura, síndrome de Fournier, queloide, agrandamiento del introito vaginal y hemangioma.
Además, se ha ampliado su usoen lesiones de otras etiologías como la exéresis del nevus gigante, lesiones con formación queloide, lesiones finales y revestimiento intraoral(1,16,17).Además de presentar resultados exitosos en cuanto a la cobertura de lesiones, el uso de MRD presenta menor morbilidad en comparación con el injerto de piel de espesor completo, lo que representa una gran ventaja en las cirugías de reconstrucción extensas(2).
Entre estas, las lesiones por quemaduras son importantes, tanto en fase aguda como en sus secuelas (cicatriz hipertrófica y retracción cicatricial) representando el 77,28% de los casos. Estos datos son consistentes con la alta participación de las quemaduras como causa de mortalidad, tanto en Brasil como en Estados Unidos, y refuerzan la importancia de un manejo adecuado frente a este grave problema de salud pública (6,18).
Analizando los datos epidemiológicos, prevalece el género masculino, con el 60,23% de los casos y el grupo de edad más afectado aparece como Preescolar, seguido de Prepúber, que representan el 31,46% y el 28,99%, respectivamente. En la literatura, encontramos datos que fortalecen la mayor frecuencia de casos bajo sexo masculino, lo que posiblemente se asocia con la probable diferencia en el comportamiento y la actividad hacia las mujeres. En cuanto al grupo de edad, los datos de la literatura general están en desacuerdo con los presentados en este estudio, especialmente en el grupo de edad de los lactantes, hecho relacionado con que las quemaduras pediátricas son más frecuentes en este grupo de edad por líquidos calientes, mientras que en Brasil, las quemaduras son más frecuentes en los grupos de edad preescolar y prepúber, debido al fácil acceso y accidentes por alcohol(6,18).
El tiempo medio aritmético de prendimiento de los implantes de MRD fue de 19,12 días, en línea con los datos de la literatura (16,19,20). Este valor se refiere al tiempo transcurrido entre el implante de MRD y el injerto, estando estrechamente relacionado con factores externos de manejo de la lesión, incluyendo el uso o no de dispositivo de presión negativa (DPN).
Desde la descripción por Burke y Yannas en 1981, una de las grandes dificultades encontradas con el uso de MRD fue su fijación, que siempre debe mantener la matriz en estrecho contacto con el lecho receptor evitando desplazamientos y dehiscencias de las suturas(5).Desde esta perspectiva, el DPN, descrito recientemente por Morykwas y Argenta, ha desempeñado un papel de tratamiento adjunto con el objetivo de reducir el tiempo de maduración de la matriz, evitar complicaciones y mejorar los resultados estéticos y funcionales (5,15). La asociación de MRD y DPN se ha convertido en rutina, (desde el año 2010) siempre que esté disponible, al aumentar a sabiendas la tasa de prendimiento de la matriz y reducir el tiempo de prendimiento como se demostró en estudios previos de nuestra línea de investigación y se reforzó en los datos aquí presentados. Este período de maduración de la matriz, con y sin asociación con DPN parece ser uniforme en la literatura estudiada, especialmente en estudios clínicos (5,21).
En el presente estudio, los DPN se utilizaron en 94 implantes de un total de 209, lo que representa el 44,54% de la muestra. Los estudios realizados en HIJG sin el uso de DPNhan demostrado un tiempo promedio de maduración de DRM de 21 días(15). Los resultados obtenidos por Jeschke et al (22) mostraron que el tiempo de injerto de piel fue de aproximadamente 24 + 3 días en el grupo que recibió tratamiento convencional, y de aproximadamente 10 + 1 día en el grupo que recibió el APN (p<0,002), mostrando una reducción del 60% en el tiempo de finalización del injerto cuando se asoció con DPN. La reducción evidente en el número de días para la maduración de MRD cuando se asocia con el uso de DPN tanto en el presente estudio como en la literatura corroboran el uso de la asociación en cuestión. Los beneficios relacionados se justifican por la capacidad de estedispositivopara aumentar el flujo sanguíneo local, mejorando la perfusión y la oxigenación local, generando una reducción de la turgencia tisular (5,23). A pesar del evidente beneficio de la asociación de DPN como terapia adyuvante, el menor número de casos se debe a su uso sólo a partir de 2010, cuando este procedimiento estuvo disponible en el HIJG y se convirtió en rutina en prácticamente todos los casos.
En el rango del implante MRD, el porcentaje del rango total encontrado fue del 65,55%, lo que representa que 137 de los 211 implantes tenían un rango del 100%. Hubo pérdida de MRD en 26 pacientes. El rango promedio por área de superficie de la matriz de regeneración dérmica alcanzó el 81,43%.En la literatura existe un porcentaje similar de rango, oscilando entre el 71-94% entre las diferentes etiologías de la lesión cutánea(19,20). En estudios que analizaron el uso de MRD asociada a DPNen el 100% de los casos, el rango promedio por área de superficie de MRD implantada presentó resultados superiores, que van desde 95% a 98%, que cumplen con los resultados de esta investigación (23).
En cuanto al rango del injerto de piel, sólo se evaluaron los realizados tras la implantación de MRD que obtuvieron prendimiento total o parcial, totalizando así el análisis de 182 injertos. De estos, hubo prendimiento total en 97 injertos (53,29%), prendimiento parcial en 67 injertos (36,81%) y pérdida de injerto en 18 casos (9,89%), totalizando un porcentaje promedio de rango de todos los injertos de 83,77%. En otros estudios, se encontró un porcentaje promedio de prendimiento entre el 83-98%. Es importante señalar que en el HIJG el DPN no está indicado como dispositivo primario en injertos autólogos, utilizando únicamente apósitos primarios no adherentes y apósitos secundarios y terciarios absorbentes (16,19,20).
Las complicaciones analizadas en este estudio fueron infección y hematoma, que también son las más presentes en la literatura. La tasa de infección detectada fue del 11,37% del total de implantes, mientras que la formación de hematomas fue del 15,64%. En otros estudios similares, se encontró una tasa de complicaciones totales del 17,6% (19) y el 33% (20). El bajo porcentaje de manejo de MRD se evaluó en este estudio por separado y, por lo tanto, no se consideró como una complicación. Entre otras posibles complicaciones descritas en la literatura se encuentran la formación de seromas y el desprendimiento temprano de silicona, los cuales no fueron evaluados en el presente estudio (3,5,19,20).
Este estudio abordó exclusivamente el análisis inmediato del uso de MRD, sin contemplar resultados finales del aspecto estético y funcional, que solo pueden ser evaluados posteriormente a través de la escala de Vancouver (15).
Conclusión
En el servicio de cirugía pediátrica del Hospital de Niños Joana de Gusmão (HIJG), MRD presenta como principales indicaciones una amplia cobertura cutánea en pacientes con quemaduras agudas y quemaduras con área donante insuficiente para injerto autólogo insuficiente y cobertura cutánea de áreas nobles y articulaciones grandes y secuelas de quemaduras de 3er grado.
Los resultados mostraron un porcentaje medio de rango de todos los injertos del 83,77%, de rango medio por área de superficie de la matriz de regeneración dérmica del 81,43% y una tasa de complicaciones iniciales del 29,86%.
El tiempo medio aritmético de prendimiento de los implantes de MRD fue de 19,12 días, en línea con los datos de la literatura. Estas tasas reflejan los datos recopilados entre 2002 y 2021, pero sólo a partir de 2010 el uso deDPN se considera rutinariamente en el HIJG. El tiempo deprendimiento en este estudio es menor que en otros en los que el 100% de la muestra está asociada con el uso de DPN, lo cual es consistente con la evidencia más reciente en la literatura que asocia el uso de DPN con la reducción del tiempo de maduración de DRM.
Financiación
Esta investigación no ha recibido ninguna financiación específica de agencias de financiación en los sectores público, comercial o sin fines de lucro.


