 Nutritional Therapy for Big Area Burned Child. Current Conduct
Nutritional Therapy for Big Area Burned Child. Current Conduct
Dra. Maria Cristina do Valle Freitas Serra
Rua Padre Achotegui, 25 apto 604
– CEP 22430-090 – Leblon – RJ
mcristinaserra@gmail.com
Celular: (21)999740241
Universidade de Sâo Paulo (Usp)
Faculdade de Medicina de Ribeirão Preto (Fmrp)
Curso de Especialização em Nutrologia
Coordenação: Profa. Dra. Vivian Marques Miguel Suen
Resumo
Após um grave trauma térmico, a nutrição passa a ser um ponto fundamental e de alta relevância em razão da lesão por queimadura resultar em uma fisiopatologia única, envolvendo alterações endócrinas, inflamatórias, metabólicas e imunológicas que irão variar na dependência da profundidade e extensão da lesão.
As recomendações nutricionais de uma criança criticamente queimada são derivadas de estudos em adultos. Contudo, sabe-se que as crianças em situação de estresse necessitam de energia extra para manter o crescimento porque o hipercatabolismo que se instala limita o anabolismo necessário ao crescimento adequado.
A introdução precoce da nutrição, desde a fase aguda da lesão, pode atenuar a resposta metabólica ao trauma, diminuir o catabolismo e, consequentemente, favorecer a recuperação.
Este trabalho expõe os principais achados clínicos que classificam a gravidade de uma criança queimada e faz uma revisão do porquê, quando, como e com o que nutrir este paciente dando mais ênfase aos estudos mais recentes.
Palavras-chave: Queimaduras. Pediatria. Criança. Avaliação nutricional.
Abstract
After a severe thermal trauma, nutrition becomes a fundamental and highly relevant point because the burn injury results in a unique pathophysiology, involving endocrine, inflammatory, metabolic and immunological changes that will vary depending on the depth and extent of the injury .
The nutritional recommendations for a critically burned child are derived from studies in adults. However, it is known that children under stress need extra energy to maintain growth because the hypercatabolism that takes place limits the anabolism necessary for adequate growth.
The early introduction of nutrition, from the acute phase of the injury, can attenuate the metabolic response to trauma, reduce catabolism and, consequently, favor recovery.
This paper presents the main clinical findings that classify the severity of a burnt child and reviews why, when, how and what to nurture this patient, giving more emphasis to the most recent studies.
Keywords: Burns. Pediatrics. Kid. Nutritional assessment.
1 – Introdução
A criança gravemente queimada manifesta maior grau de hipermetabolismo quando comparada a qualquer outra situação de estresse, como as fraturas e a sepse. Este gasto energético representa um aumento de cerca de 200 a 250 % sobre o valor basal com o intuito de manter a temperatura do corpo, sintetizar novos tecidos e equilibrar o estado hipercatabólico que se instala 1-7.
Estima-se que no Brasil acorrem, aproximadamente, 1.000.000 de queimaduras ao ano, sendo que 100.000 pacientes procuram atendimento hospitalar e, destes, cerca de 2.500 evoluem para óbito, direta ou indiretamente, em função de suas lesões. As crianças são as maiores vítimas de queimaduras, tendo como principais agentes o líquido super aquecido em crianças até 5 anos de idade 8.
Logo após uma queimadura grave tem início uma fase de hipometabolismo, representado por diminuição do débito cardíaco, choque hipovolêmico e diminuição do consumo de oxigênio. Com a compensação rápida do choque e o retorno do equilíbrio hemodinâmico, ocorre rápida mudança do estado metabólico com a instalação de um intensa e duradoura fase de hipermetabolismo 2,4,5.
Inúmeros fatores têm sido implicados no aumento da resposta metabólica após um trauma térmico. Esses incluem mediadores hormonais, tais como catecolaminas, cortisol e glucagon, mediadores da lesão como interleucina-1, interleucina-6, fator de necrose tumoral e radicais livre oxigênio 1,2,6.
O aumento acentuado da proteólise na musculatura esquelética, acompanhada de lipólise e gliconeogenese, caracterizam as alterações metabólicas da criança grande queimada. Os aminoácidos liberados do músculo esquelético, principalmente a alanina, vão ser metabolizados no fígado e utilizados na gliconeogenese determinando, dessa forma, um processo rápido de subnutrição proteico-calórica 2,6,7.
O objetivo principal da terapia nutricional é minimizar a deterioração clínica que ocorre após uma grave queimadura no sentido de prevenir a desnutrição, a infecção, acelerar a cicatrização, reduzindo o número de intervenções cirúrgicas e o tempo de permanência hospitalar com redução da mortalidade.
2 – Objetivo
Elaborar uma revisão e atualização da terapia nutricional na criança queimada, descrevendo as particularidades relativas a queimadura e ao suporte nutricional da criança grande queimada, com a intenção de divulgar a importância da nutrição para sobrevida desses pacientes.
3 – Revisão
As queimaduras são classificadas de acordo com a extensão e a profundidade da lesão, e ambos de forma direta relacionam-se com a gravidade e prognóstico destes pacientes 4,8.
Sendo assim, a determinação da superfície corporal queimada (SCQ – extensão) e o grau da lesão (1o, 2o, 3o graus – profundidade) associados a outros fatores, direcionam o tratamento clínico e nutricional a ser instituído.
3-1 – A Gravidade da Queimadura
A criança gravemente queimada manifesta maior grau de hipermetabolismo quando comparada a qualquer outra situação de estresse. A severidade e duração da resposta hipermetabólica está diretamente relacionada com a gravidade da queimadura, dependendo, principalmente, do grau e profundidade da lesão 3,5,8.
Avaliação da profundidade ou grau da queimadura
Classificação de consenso internacional
Lesão de primeiro grau
Atinge a camada mais externa da pele, a epiderme. Não provoca alterações hemodinâmicas, nem tão pouco é acompanhada de alterações clínicas significativas. Clinicamente a lesão é hiperemiada, úmida, dolorosa. Exemplo: lesão por raios solares 3.
Queimadura de 2º grau superficial
Atinge a epiderme como parte da derme. A característica clínica mais marcante é a formação das bolhas ou flictenas que podem estar íntegras ou rompidas deixando à mostra uma superfície rósea, úmida. Evoluem para restauração total da pele em 14 dias, com mínima formação de cicatrizes. Exemplo: lesão por líquido aquecido 3.
Queimadura de 2º grau profundo
Destruição de quase toda a derme reticular. Clinicamente, tem coloração mais pálida, é menos dolorosa e acarreta maior repercussão sistêmica. Pode evoluir para a restauração após 3 semanas, porém com tendência à cicatrização hipertrófica e formação de contraturas. Exemplos: líquido aquecido, imersão, chama direta 3.
Lesão de 3º grau
Acomete a totalidade das camadas da pele e, em muitos casos, outros tecidos. Clinicamente apresenta um aspecto esbranquiçado ou marmóreo, seco e endurecido. É sempre muito grave. Pode ser de causa térmica, elétrica ou química 3.
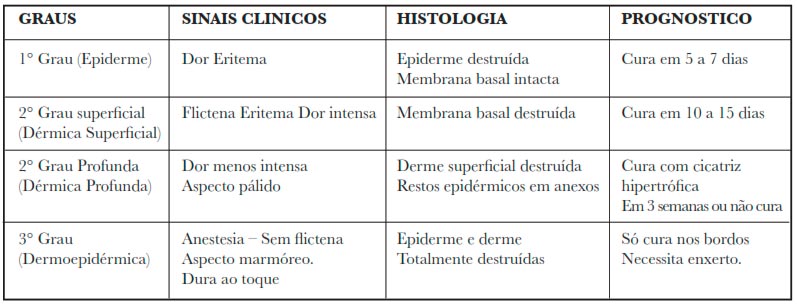 Tabela 1 – A classificação mais usada, internacionalmente conhecida, é a histológica, tendo sido proposta no Congresso Mundial de Paris, em 1994.
Tabela 1 – A classificação mais usada, internacionalmente conhecida, é a histológica, tendo sido proposta no Congresso Mundial de Paris, em 1994.
Avaliação da extensão da queimadura
Existem diferentes maneiras de avaliar a extensão da queimadura. O “diagrama de Lund-Browder” é o que permite uma avaliação mais precisa e eficiente. É frequentemente usado nos Centros de Queimados 3,4.
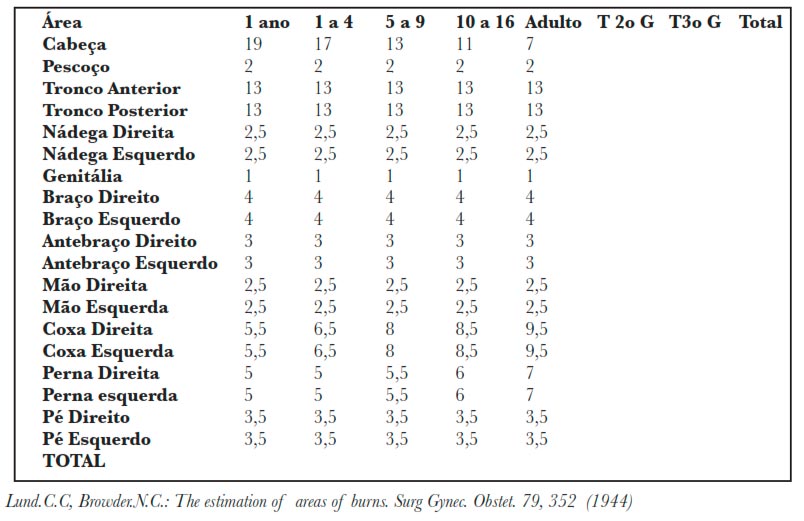
São também fatores que vão agravar o prognóstico 3,5
1- Agente causal, queimadura elétrica e química.
2- Lesão de vias aéreas por inalação.
3- Idade: criança menor que 2 anos apresentam um pior prognóstico.
4- Tempo transcorrido entre o acidente e o primeiro atendimento.
5- Doença de base: diabetes, desnutrição, entre outras.
6- Traumas associados a queimadura.
3-2 – Resposta Metabólica ao Trauma
A lesão térmica gera, primeiramente, a perda da integridade da pele ou mucosa, que funciona como uma barreira mecânica aos microrganismos, e uma resposta fisiológica com vasodilatação local, aumento da permeabilidade capilar e quimiotaxia leucocitária no local da lesão. Há ativação do fator XII do sistema de coagulação, acarretando trombose vascular com liberação de substâncias vasoativas como serotonina, leucotrienos e prostaglandinas. Há diminuição da capacidade fagocítica e bactericida dos neutrófilos o que resulta em aumento na frequência de infecções. A liberação dos metabólitos do ácido aracdônico, como as prostaglandinas e leucotrienos e, especificamente, a prostaglandina E2, induz a proliferação de células T supressoras, aumentando a atividade supressora de macrófagos e estimulando endotoxinas bacterianas 1,2,9-11.
A tríade hormonal cortisol, glucagon e catecolaminas orienta o metabolismo catabólico. Ocorre estímulo na atividade simpática e na secreção de cortisol, glucagon e hormônio do crescimento. As catecolaminas têm efeito potente em relação ao acelerado ritmo metabólico, mobilizando substratos, aumentando a glicogenólise, a gliconeogênese e a mobilização de gorduras 9-11.
Na criança pela baixa reserva de glicogênio hepático pode ocorrer hipoglicemia nas primeiras 24 horas, principalmente nos lactentes após uma grave queimadura.
O glicogênio hepático e muscular é rapidamente consumido, dando início a utilização mista de substratos. Com isto ocorre desvio do metabolismo com aumento na produção de lactato para a gliconeogênese. O tecido adiposo é mobilizado com o aumento da lipólise e da oxidação dos triglicerídeos e ácidos graxos de cadeia média e longa, e redução da lipogênese.
A queimadura induz a maior depressão da função linfocitária, principalmente nas células T (Helper ou auxiliadoras CD4). O grau de imunodeficiência relaciona-se com a idade, localização, extensão e profundidade das lesões, agente causal e estado nutricional prévio 1,2,9-11.
Na imunidade humoral ocorre diminuição na concentração das imunoglobulinas, com maior comprometimento da IgG e IgA.
Devido a estreita relação entre nutrição, imunidade e cicatrização, a terapia nutricional em associação com os demais cuidados, assume papel relevante nestes pacientes, especialmente naquelas crianças com superfície corporal queimada (SCQ) superior a 20%, quando a incidência de complicações infecciosas é alta 1,2,9-11.
3-3 – Quando e Como Iniciar Terapia Nutricional
Já conhecendo a gravidade do trauma térmico quanto a profundidade e extensão, associado a resposta metabólica que ocorre em uma criança grande queimada, é importante saber quando indicar a terapia nutricional.
As crianças com SCQ acima de 15% merecem maior atenção no aspecto nutricional, uma vez que raramente são capazes de ingerir quantidade suficiente de nutrientes para manter uma nutrição adequada. Porém, são nas lesões graves (segundo e terceiro graus) que comprometem mais de 20% da SC das crianças que se indica, além da dieta oral, a terapia nutricional por sonda, após a estabilidade hemodinâmica 2,3,6,12.
Em casos de área queimada inferior a 20%, a terapia nutricional pode ser instituída quando:
– Há história prévia de desnutrição.
– Perda de peso importante no decorrer da internação.
– Em lesões de cavidade oral que limitem a ingestão diária.
– Em situações de patologias associadas, como fraturas ou trauma de crânio.
Quando iniciar
Habitualmente as queimaduras não limitam a ingestão oral, que deverá ser iniciada o mais precoce possível e ajustada de acordo com a tolerância da criança. Desta forma ocorre a manutenção da barreira da mucosa e a prevenção da translocação bacteriana. O ideal é iniciar a dieta nas primeiras 12 horas após a queimadura 2,3,6,7. Quando existe queimadura de face, a dieta deve ser líquida, oferecida em pequenos volumes, sempre com a cabeceira da cama elevada. Nas crianças que são amamentadas, manter o leite materno à vontade, iniciando o mais cedo possível após a queimadura. Nos pacientes em ventilação mecânica, iniciar dieta enteral. Com essa medida, raramente observamos o quadro clássico de íleo paralítico, com distensão abdominal, vômitos, náuseas e ausência de ruídos hidroaéreos. Enfatiza-se a necessidade de iniciar a nutrição o mais precocemente possível.
ASPEN (2016) Nutrição deve ser iniciada nas primeiras 6 a 12 horas após o trauma térmico.
ESPEN (2013) Nutrição deve ser iniciada nas primeiras 12 horas após o trauma térmico.
Como Nutrir
A via oral inicia-se nas primeiras horas pós-injúria com consistência e volume adaptados à tolerância de cada criança e a gravidade da lesão, associada a uma oferta generosa de líquidos.
As complicações mais frequentes podem estar associadas a quadro de náuseas e vômitos, principalmente na fase inicial, sendo facilmente controladas mediante a administração de medicamentos específicos para cada caso. Normalmente, crianças com SCQ igual ou inferior a 15% conseguem obter adequado valor proteico-calórico somente pela via oral, podendo ser indicado em alguns casos a utilização de suplementos.
A nutrição enteral (NE) por sonda, associada a dieta oral, está indicada nas crianças com SCQ superior a 20% ou em casos de comprometimento do estado nutricional prévio ou no decorrer da internação. O início da alimentação enteral logo após o trauma atenua marcadamente a resposta hipermetabólica 2.12-14.
A Sociedade Europeia de Suporte Nutricional Enteral e Parenteral (ESPEN) recomenda que nos pacientes queimados utilize-se preferencialmente a via enteral, mais do que justificado uma vez que o trato digestivo destes pacientes se encontra absolutamente íntegro 6.
Atualmente, somente se justifica o uso da nutrição parenteral nos casos graves de íleo paralítico ou na impossibilidade total de utilização do tubo digestivo 11,13,14.
• Utilizar, preferencialmente, a via enteral 6,9,10-14.
• Aceitação da dieta oral inferior a 60% dos alimentos, associar dieta enteral como complemento 11.
• Na impossibilidade de via oral, iniciar com dieta enteral de baixo volume, imediata progredindo conforme a tolerância da criança 2,11-14.
• A demora em instituir a nutrição enteral pode resultar em agravo da imunossupressão, retardo no processo cicatricial e até morte 3,12.
Estratégia na administração da dieta
O total calórico da dieta é dividido entre a via oral e enteral. A dieta por via oral é sempre mantida e, conforme o paciente comece a aceitar melhor a dieta oral e a queimadura a cicatrizar, diminuir o volume da enteral e aumentar o volume oral, até a retirada completa da enteral.
O volume inicial da dieta enteral é de aproximadamente 1 a 2 ml/kg/hora para as crianças, e é aumentado gradativamente, ofertado em bomba de infusão nas 24 horas, evitando assim a plenitude gástrica para não interferir com a aceitação oral. Observar sempre os sinais de intolerância à dieta, como distensão abdominal, vômitos, diarreia.
Habitualmente, a intolerância ocorre em razão do gotejamento acelerado da dieta enteral.
3-4 – Necessidades Nutricionais
A medida da calorimetria indireta é considerada como padrão ouro para avaliar as necessidades energéticas. Porém, devido ao alto custo e a algumas limitações, tem seu uso restrito na prática rotineira, com raras exceções 6,11,14.
Existem várias equações propostas para avaliar o gasto energético diário nas queimaduras, cada qual com suas vantagens e limitações.
A fórmula de Curreri 15 tornou-se a mais utilizada pela sua praticidade e aplicabilidade, além de ter sido a primeira a considerar o percentual de superfície corporal (%SCQ) no cálculo das necessidades diárias.
Para crianças queimadas é recomenda a Fórmula de Schoffield 6, que determina requerimento energético de acordo com o sexo, idade em anos, peso (kg), altura (metros) e fator estresse (FE) mínimo, médio e máximo.
As necessidades energéticas estão sujeitas a uma série de fatores que podem contribuir para o aumento ou, na fase de convalescência, por exemplo, redução da oferta calórica diária. Não são, portanto, estáticas, devendo ser ajustadas durante o período de tratamento de acordo com cada paciente em particular.
Carboidratos
A oferta de carboidratos é fundamental, já que a área queimada e os componentes celulares do sistema imune são consumidores de glicose. Além disso, a administração de carboidratos minimiza o catabolismo protéico 10,11,14.
Oferta de glicose a um máximo de 55% da energia e 5 mg/kg/h, associada com controle moderado de glicose no sangue 9-11.
Lipidios
A oferta de lipídeos complementa com a glicose o preenchimento das necessidades energéticas, fornece ácidos graxos essenciais e propicia um melhor balanço nitrogenado. As gorduras devem corresponder de 15% até 30% do total da necessidade energética na dieta do paciente queimado, sendo que as gorduras poli-insaturadas devem ser priorizadas 9-11.
Proteínas
O metabolismo proteico é profundamente alterado. Os aminoácidos constituem a principal fonte energética na fase aguda da lesão. A alanina e a glutamina são maciçamente mobilizados para gliconeogênese. A reposição de proteínas é importante para melhora na sobrevida e no processo cicatricial 6,9,11.
Mantendo a relação kcal não protéica/nitrogênio em 100:1, observou-se melhora no balanço nitrogenado e na sobrevida de pacientes com queimaduras graves. De modo geral, necessidades elevadas de proteínas de 1,5 a 3g/kg/dia suprem as necessidades diárias da criança queimada 6.
Vitaminas e Sais Minerais
A presença ou deficiência de vitaminas lipossolúveis e hidrossolúveis, bem como oligoelementos, podem modificar a evolução do processo de cicatrização.
Vitamina C é essencial na cicatrização de feridas, pois participa da hidroxilação da prolina durante a formação do colágeno.
Vitamina E apresenta importante ação como antioxidante biológico, participando do bloqueio do processo de auto-oxidação das gorduras insaturadas da membrana celular, impedindo reações peroxidativas causadas por radicais livres.
A deficiência da vitamina D causa uma redução do metabolismo, com baixo teor de 25-hidroxi, resultando em redução da formação óssea em crianças.
O zinco é um mineral necessário para a formação do colágeno, tendo um papel importante na cicatrização de feridas. Queimaduras extensas e profundas podem levar à deficiência aguda de zinco.
Crianças que sofreram grandes queimaduras devem receber suplementação vitamínica na forma de um multivitamínico, além de vitamina C, vitamina A e sulfato de zinco para garantir a cicatrização adequada de feridas 7.
Nutrientes Específicos
O organismo sob estresse está mais predisposto à deficiência de nutrientes específicos em função das perdas acentuadas ou pela maior mobilização de substratos. Embora a maior parte dos nutrientes exerça algum efeito na reposta imunológica, alguns parecem ser especificamente imunomoduladores.
Glutamina
Os pacientes em estado crítico, como os grandes queimados, podem apresentar redução em até 25% de glutamina intracelular, podendo ocasionar consequências prejudiciais para mucosa intestinal e para o sistema imune 6,11.
As doses relatadas para outros pacientes críticos provavelmente devem ser consideradas: 0,3 g /kg/d durante 5 e 10 dias. Em crianças queimadas, administração durante menos de 3 dias demonstrou não ter efeito 6.
Em um estudo realizado por Garrel 13 foi analisada a redução de mortalidade e morbidade de pacientes gravemente queimados que receberam dieta por via enteral suplementada com glutamina. Os resultados mostraram a importância da suplementação de glutamina para a prevenção de infecção. No grupo controle o aparecimento de cultura positiva para bactérias foi 3 vezes maior do que no grupo com administração de glutamina.
3-5 – Estratégias não Nutricionais para Atenuar o Hipermetabolismo e o Hipercatabolismo
Propranolol
A resposta hipermetabólica a queimaduras severas mediada por catecolaminas, causa um aumento do gasto energético e do catabolismo protéico muscular. O bloqueio da estimulação beta- adrenérgica com o uso de propranolol reduz o gasto energético de repouso e o catabolismo muscular em pacientes com queimaduras graves 6,9,14. Ocorre redução do catabolismo do músculo esquelético e aumento da massa magra pós-queimadura 13,17.
Herndon, estudando crianças com mais de 40% de superfície corporal queimada que receberam propanolol na dose inicial de 0.33 mg/kg/dia, via oral, dividida a cada 4 h (1.8 mg/kg/dia), e ajustada de modo a reduzir a freqüência cardíaca em torno de 20% em relação ao valor basal de cada paciente, concluindo que o tratamento com propranolol durante a internação, atenua o hipermetabolismo e reverte o catabolismo protéico muscular 13,14.
Semelhante a oxandrolone, a administração de propranolol a longo prazo foi associada com diminuição do trabalho cardíaco, gasto de energia em repouso, e outros marcadores-chave da resposta hipermetabólica e hipercatabólica à queimadura. Além disso, as crianças tratadas com propranolol por 12 meses apresentaram melhora com acréscimo de massa óssea 13.
Atualmente, o bloqueio beta-adrenérgico com propranolol representa, provavelmente, a terapia anti-catabólica mais eficaz no tratamento de queimaduras 17.
Hormônio do Crescimento
O uso do hormônio de crescimento (GH) constitui um agente anabólico que atenua o catabolismo induzido pelo trauma e estimula a síntese protéica 9,15.
Trabalhos prévios indicaram resposta diferente de acordo com a faixa etária dos pacientes queimados submetidos ao tratamento com GH, tendo sido observado que os pacientes adultos não apresentam muito benefício com o tratamento 6,13,16.
Herndon e cols 13 avaliaram os efeitos benéficos do GH na cicatrização da queimadura em um estudo duplo-cego e randomizado, utilizando 40 crianças grandes queimadas (acima de 40% SCQ), no qual foram utilizados doses de GH de 0.1 mg/kg/dia (via SC) e 0.2 mg/kg/dia (via IM). Os resultados demonstraram uma significativa aceleração da cicatrização da área doadora e uma redução no tempo de internação hospitalar em 25% no grupo que utilizou GH. Efeitos adicionais incluíram aumento da força muscular e sensação de bem estar. Os efeitos adversos mais freqüentemente relatados nos trabalhos foram hiperglicemia e resistência insulínica, com necessidade, em alguns casos de terapia insulínica e retenção de sal e água 13.
Oxandrolona
O uso de oxandrolona, um análogo da testosterona que possui apenas 5% dos efeitos androgênicos virilizantes da testosterona, aumenta o anabolismo da proteína muscular, melhorando a eficiência da síntese de proteínas em crianças gravemente queimadas. Além disso, diminui a perda de peso e melhora a cicatrização da ferida da área doadora 13,17,18.
Foi demonstrado que a administração de oxandrolona a pacientes pediátricos gravemente queimados por até 12 meses após a lesão por queimadura resulta em aumento do crescimento (medido como velocidade de crescimento), aumento do conteúdo mineral ósseo (BCM), diminuição do trabalho cardíaco e maior força muscular 18. Notavelmente, os efeitos positivos da administração de oxandrolona no BMC perduram até 4 anos após a administração de oxandrolona ter sido descontinuada.
Outro estudo desenvolvido para determinar se a administração mais longa de oxandrolona, por 24 meses após queimadura severa, foi mais eficaz do que a administração de 12 meses. Além disso, menos pacientes na coorte de oxandrolona preencheram os critérios diagnósticos para osteoporose pediátrica, apontando para um risco reduzido de fratura óssea futura. Este estudo demonstra que a administração de oxandrolona por até 2 anos após queimaduras graves resulta em maiores melhorias no BMC, densidade mineral óssea (BMD) e velocidade de crescimento 18.
3-6 – Monitorização da Terapia Nutricional no Queimado
A monitorização do paciente queimado não é feita de forma convencional, uma vez que durante a grande instabilidade hemodinâmica comum na fase inicial das queimaduras, as medidas antropométricas, bioquímicas e imunológicas sofrem alterações, sendo os valores obtidos limitados como índices nutricionais 2,13.
O balanço hídrico, muito utilizado na terapia intensiva, não tem valor na queimadura, pois as perdas insensíveis são de difícil quantificação. Desta forma, a monitorização do volume urinário de 24 horas é importante para a programação de hidratação diária 2,13.
A diminuição do hematócrito é um achado comum nas queimaduras, e não guarda relação com a anemia. Na dependência do grau e da extensão da área lesada, ocorre uma discreta hemólise durante o trauma térmico.
Em decorrência do edema grave na fase aguda da lesão (choque hipovolêmico), ocorre hemoconcentração e a hemólise passa despercebida. Após o estabelecimento do equilíbrio hemodinâmico, observa-se uma redução importante do hematócrito. Um dos fatores que mais contribuem para a constante e importante queda do hematócrito é a perda sangüínea, seja pela lesão em si ou pelos desbridamentos diários. 2,13.
As grandes perdas nitrogenadas limitam a utilização do balanço nitrogenado e da excreção de creatinina. Os níveis de proteínas circulantes são influenciados pelo aumento das taxas de síntese e degradação, perdas exudativas e transfusões.
A estabilização dos níveis séricos de albumina e de outras proteínas, dentro de valores normais, é indicativa de resposta terapêutica adequada 13.
O acompanhamento da evolução do processo cicatricial das lesões é igualmente importante.
A terapia nutricional deve ser ajustada e programada para suprir as necessidades diárias de nutrientes considerando não só momento metabólico, mas também a programação cirúrgica, já que são vários os procedimentos de desbridamento e enxertia.
Desta forma, a avaliação clínica diária do paciente é de suma importância, pois é capaz de revelar alterações importantes, que se corrigidas precocemente favorecem a um menor tempo de internação 13.
4 – Conclusão
A terapia nutricional revolucionou o tratamento do paciente queimado como uma intervenção alternativa ao hipermetabolismo descontrolado que interfere diretamente na sobrevida desses pacientes. A intervenção nutricional deve ser iniciada precocemente para não só atenuar os efeitos adversos à resposta hipermetabólica, mas também prevenir a translocação bacteriana e, assim, contribuir no processo de cicatrização, minimizar a resposta inflamatória, controlar a depleção corporal e diminuir a morbimortalidade.
Podemos concluir enumerando as principais recomendações para criança gravemente queimada:
1) Início precoce da alimentação nas primeiras 6 a 12 h
2) Nutrição enteral nas crianças com superfície corporal queimada > 20%
3) Valor energético calculado por calorimetria indireta como padrão ouro
4) Elevada necessidade de proteína (1,5 a 3 g/kg em crianças)
5) Glicose a um máximo de 55% da energia e 5 mg/kg/h associada com controle da glicemia pela imaturidade hepática e baixa reserva de glicogênio
6) Manter a administração de gordura em 30% do fornecimento total de energia
7) Associar oligoelementos e vitaminas
8) Estratégias não nutricionais para atenuar hipermetabolismo com uso de medicamentos, propranolol e ou oxandrolona
9) Estratégias físicas: cirurgia precoce, sala termo neutra durante as primeiras semanas após a lesão
10) Monitorar e ajustar a terapia nutricional durante as diferentes fases do tratamento da queimadura
As diretrizes embasam e norteiam a conduta nutritional mais adequada para a criança queimada, mas é o dia-a-dia, o exame a beira do leito e a discussão diária com a equipe multiprofissional que definem a melhor terapia nutricional para cada paciente.

