 Anesthetic and Surgical Procedures for Burns in the Context of the Pandemic Covid-19
Anesthetic and Surgical Procedures for Burns in the Context of the Pandemic Covid-19
*Dra. Priscila Alcócer Cordero, FACS – Ecuador
Presidente de la Federación Iberolatinoamericana de Quemaduras (FELAQ)
*Dr. Luiz Philipe Molina Vana – Brasil
Jefe del Servicio de Quemados del Hospital 9 de Julio. San Pablo.
*Dr. Guido Aguilera – Ecuador
Jefe del Departamento de Anestesiología del OMNI Hospital
*Dr. Raul Astudillo, FACS – Ecuador
Cirujano Plástico Reconstructivo y Estético
*Dr. Anthony Ruiz – Ecuador
Residente de la Fundación Ecuatoriana de Quemaduras y Clínica de Heridas (ECUAQUEM)
*Dra. Liliana Cepeda – Ecuador
Médico Residente del Hospital General del Norte de Guayaquil IEES “Los Ceibos”
lilia.alcocer@ies.gob.ec, +593 998862023
Resumen
Los sistemas de salud mundiales estamos experimentando un momento sin precedentes en la historia; desde la llamada “Gripe española” suscitada en 1918, no habíamos sufrido una catástrofe de tal o mayor magnitud, causada por el virus del SARS COV-2 o Coronavirus. A pesar de los avances en el campo de la Medicina y la tecnología, la actual pandemia ha cobrado la vida de millones de personas y sigue demandando una rápida adaptación de los organismos sanitarios de diferentes países, incluyendo la rutina quirúrgica y anestésica.
Según un estudio retrospectivo de 34 pacientes publicado en The Lancet Magazine (DOI: https: //doi.org/10.1016/j.eclinm.2020.100331), el riesgo de que un paciente con Coronavirus sometido a Cirugía mayor necesite de atención en una Unidad de Cuidados Intensivos (UCI) es de 44 % y el riesgo de mortalidad es de 20%.
En este capítulo, proponemos algunas consideraciones específicas en cuanto al manejo quirúrgico y anestésico de pacientes que han sufrido quemaduras y son atendidos de manera ambulatoria o se encuentran hospitalizados en una Unidad de Quemados, sin embargo enfatizamos que aún no existe un consenso definitorio en la literatura médica sobre las mejores prácticas, las que pueden sufrir modificaciones y actualizaciones en el futuro.
Palabras clave: Pandemia Covid 19. Procedimientos Anestésicos y Quirúrgicos. Pacientes con Quemaduras. Cuidados Generales. Atención Hospitalaria. Atención Hospitalaria Ambulatoria.
Abstract
Global health systems are experiencing an unprecedented moment in history; Since the so-called “Spanish Flu” in 1918, we had not experienced a catastrophe of this or greater magnitude, caused by the SARS COV-2 virus or Coronavirus. Despite the advances in the field of Medicine and technology, the current pandemic has claimed the lives of millions of people and continues to demand a rapid adaptation of health agencies in different countries, including routine anesthesia and surgery.According to a retrospective study of 34 patients published in The Lancet Magazine (DOI: https: //doi.org/10.1016/j.eclinm.2020.100331), the risk that a patient with Coronavirus undergoing Major Surgery needs care in a Unit Intensive Care (ICU) is 44% and the risk of mortality is 20%.In this chapter, we propose some specific considerations regarding the surgical and anesthetic management of patients who have suffered burns and are treated on an outpatient basis or are hospitalized in a Burn Unit, however we emphasize that there is still no defining consensus in the literature about best practices, which may undergo modifications and updates in the future.Key words: Covid Pandemic 19. Anesthetic and Surgical Procedures. Burn Patients. General Care. Hospital Care. Outpatient Hospital Care.
- Introducción
La novel enfermedad COVID-19 podríamos calificarla como de características y consecuencias impredecibles, que no solo representa un complicado cuadro clínico per se, sino que podría derivar en la imposibilidad o el aplazamiento en el tratamiento médico y/o quirúrgico de otras patologías (Cáncer, enfermedades cardiovasculares, metabólicas) que se convertirían en emergentes o generar secuelas que serían de difícil manejo (1).
La decisión de llevar a cabo o no un procedimiento quirúrgico deberá meditarse en el contexto de numerosas consideraciones epidemiológicas, logísticas, primando siempre la salud y la vida del paciente.
Ante la necesidad de realizar procedimientos quirúrgicos de urgencia en pacientes grandes quemados y cirugías para la posterior cobertura, deberán adoptarse parámetros que permitan que el Team quirúrgico cuente con la capacidad y experiencia necesaria para lograr un manejo correcto y preciso, evitando errores e imprecisiones en cuanto a sobre-exposición y/o contagio (2-3).
- Objetivo general
Proponer recomendaciones de las prácticas anestésicas-quirúrgicas para la atención de pacientes con quemaduras en el contexto de pandemia SARS COV-2.
2.1 Objetivos específicos
- Considerar las pautas en cuanto a la atención ambulatoria de pacientes con quemaduras, sucedida la injuria así como en el caso de curaciones periódicas.
- Establecer recomendaciones sobre el accionar del team quirúrgico, procedimientos y técnicas a ejecutar, manipulación de equipos e insumos, desinfección de la sala operatoria en la Unidad de Quemados o su alternativa.
- Determinar los cuidados necesarios requeridos para una intervención anestésica a fin de que el procedimiento sea seguro para el paciente y el equipo quirúrgico interviniente.
- CUIDADOS GENERALES DEL PACIENTE CON QUEMADURAS
3.1. ATENCIÓN HOSPITALARIA AMBULATORIA
- Los pacientes que presentaren quemaduras de etiología, extensión y/o profundidad diversa deberán ser evaluados en la Sala de Urgencias del Hospital o derivados directamente a la Sala de curaciones de un Servicio de Cirugía Plástica o Quemados.
- El Equipo Médico y de Enfermería deberán usar el EQUIPO DE PROTECCION PERSONAL (EPP) antes de examinar al paciente.
- Deberá limitarse el número de Profesionales presentes en la sala de curación.
- Desde su atención hospitalaria, el paciente deberá ser considerado PRESINTOMÁTICO de enfermedad COVID-19 y por ende deberá utilizar irrestrictamente mascarilla quirúrgica.
- Si en base a la evaluación inicial, el paciente no requiriese hospitalización, se llevará a cabo la curación del área afecta considerando las normas de bioseguridad preestablecidas que comprenden:
- Sala de curaciones estéril.
- Lavado de manos.
- Empleo de una mesa de curaciones destinada únicamente para la curación del paciente.
- Equipos, instrumental quirúrgico, insumos médicos que deben ser previamente desinfectados y/o esterilizados tras la curación.
- Cremas, apósitos de acción más prolongada, que permitan curaciones periódicas programadas.
- Solicitar prueba rápida PCR para descartar enfermedad COVID-19.
- Si el paciente refiere que presentó la enfermedad previo a la quemadura, (con o sin pruebas confirmatorias), en base al tiempo transcurrido solicitar pruebas inmunológicas respectivas, a fin de que puedan revisarse vía online antes de realizar la siguiente curación o la presentación del examen en forma física.
- La curación debe llevarse a cabo de la manera convencional, al final colocar un apósito o venda oclusiva.
- El material utilizado debe desecharse en contenedores especiales (4).
3.2. ATENCION HOSPITALARIA
PLANIFICACION DEL ACTO OPERATORIO
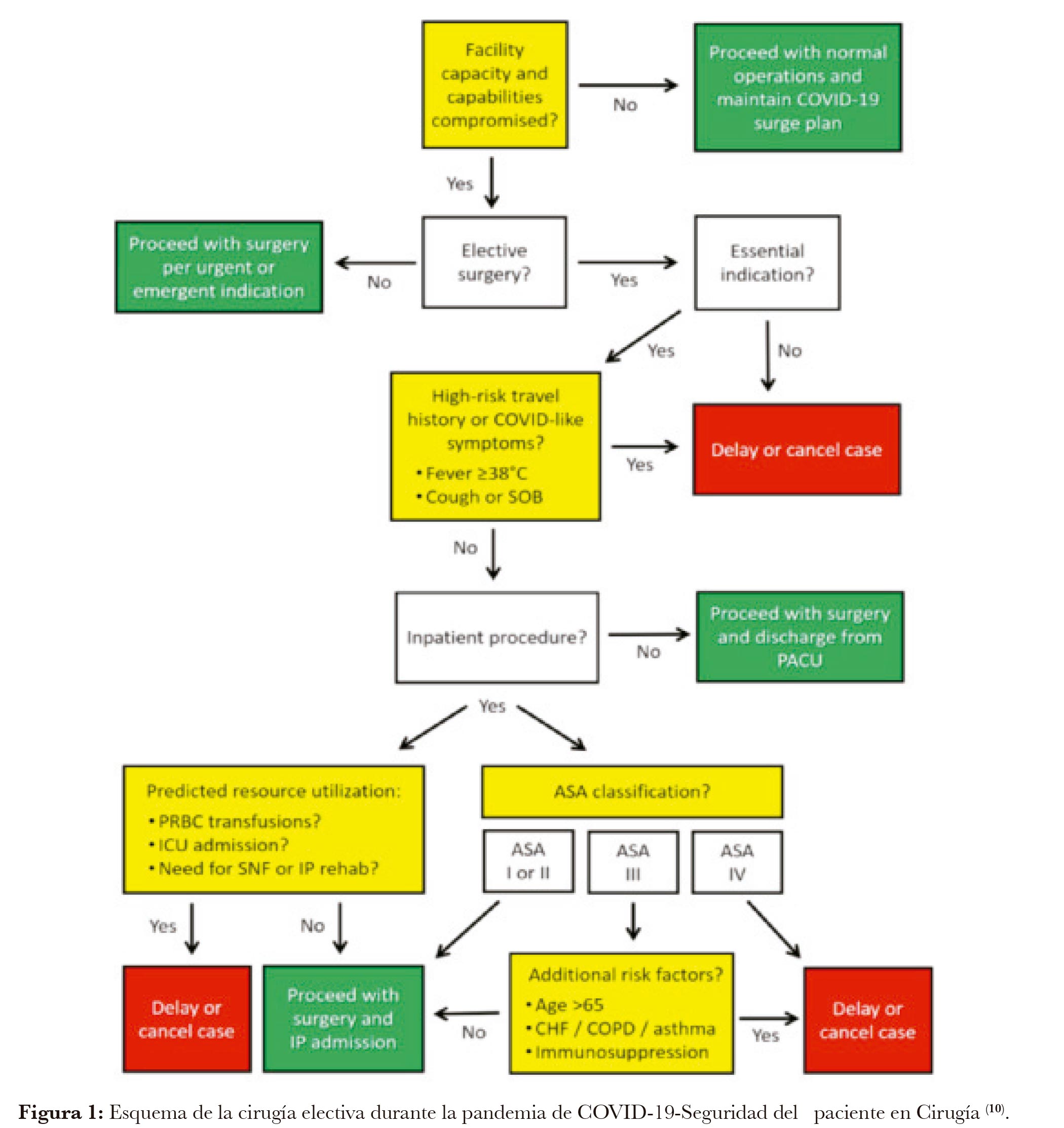
- Las mayores preocupaciones están relacionadas con el empeoramiento del cuadro clínico del paciente quemado con confirmación o posible contagio con Coronavirus, la transmisión al Equipo de salud, la contaminación del área, equipos e insumos, la disponibilidad de fármacos y la eficacia del tratamiento (5).
- No existen reportes en la literatura de que las intervenciones quirúrgicas de urgencia deban suspenderse debido a la sospecha o incluso la confirmación del SARS COV-2. Entre las sugerencias presentadas por el Colegio Americano de Cirujanos (ACS) la programación debe consensuarse con el Equipo de salud interdisciplinario, respetando las consideraciones presentadas por los diferentes Miembros del equipo (1).
- La programación de los procedimientos quirúrgicos debe llevarse a cabo con un intervalo más distanciado, incluso si esto implica una reducción en el número de los mismos, considerando la condición clínica del paciente.
- Considerar la disponibilidad de recursos de la Institución Hospitalaria, incluyendo el EPP para personal sanitario y pacientes (6).
- Para casos electivos con alta probabilidad de necesidad de UCI postoperatoria o utilización de ventiladores, se debe valorar el riesgo de retraso de la cirugía con la disponibilidad inminente de recursos para pacientes con COVID-19.
- En un interesante estudio retrospectivo de cohorte publicado en marzo del presente año, llevado a cabo en 3 Hospitales de China, se evaluaron 34 pacientes quirúrgicos, de los cuales todos presentaron neumonía por COVID-19; los síntomas comunes incluyeron fiebre (31 [91 · 2%]), fatiga (25 [73,5%]), tos seca (18 [52 ,9%]). 15 pacientes (44,1%) requirieron ingreso a UCI durante la progresión de la enfermedad y 7 pacientes (20,5%) fallecieron tras la admisión a la UCI (7).
- El cuadro clínico se manifestó en forma temprana, desde el ingreso hospitalario hasta el procedimiento quirúrgico, el tiempo transcurrido fue de 2-5 días, siendo éste más corto comparado con el tiempo medio de incubación de 5 a 2 días obtenido de un estudio de pacientes con SDRS confirmado-infecciones por CoV-2 en la ciudad de Wuhan (8).
- Cabe resaltar que estos datos sugieren que indistintamente del procedimiento quirúrgico, éste puede acelerar o exacerbar la progresión de la enfermedad de COVID-19, más aún en pacientes de edad avanzada, que padecen comorbilidades o inmunocomprometidos (9).
3.3. SALA QUIRÚRGICA
- Una de las salas quirúrgicas debe estar reservada solo para pacientes confirmados o con sospecha de enfermedad COVID-19, éste debe contar con presión negativa o por lo menos el aire debe filtrarse cada 12 horas.
- Todo el material que vaya a quirófano debe desecharse o desinfectarse después del procedimiento a fin de disminuir transmisión por contacto.
- Deberá realizarse limpieza completa de la sala de operaciones, con descontaminación de todas las superficies, pantallas, cables, monitores y carros anestésicos.
Hasta el momento se desconoce la posibilidad de que exista carga viral de COVID-19 en fluidos corporales o muestras de tejido (11).
- Pueden emplearse “Soluciones desinfectantes específicas”.
*Soluciones de amonio cuaternario o peróxido de hidrógeno acelerado.
- A fin de reducir la probable contaminación del área quirúrgica es recomendable que la logística permita el mayor tiempo posible entre uno y otro procedimiento.
El tiempo dependerá del número de intercambios de aire/hora de la habitación específica.
Los ciclos de intercambio de aire deben incrementarse siempre que sea posible a ≥ 25 intercambios/h (11).
3.4. TRASLADO DEL PACIENTE DESDE EL ÁREA QUIRÚRGICA
- Preferiblemente se recomienda que la recuperación se lleve a cabo en el quirófano, si ésta no es posible se debe contar con un área destinada para pacientes con sospecha, pre sintomáticos o enfermos de COVID-19, sala de recuperación postoperatoria, UCI o Unidad de Quemados.
- Si el transporte se llevará a cabo cursando distintas áreas del Hospital, se recomienda programar con antelación el mismo, para que la ruta a utilizar sea exclusiva y rápida, esto incluirá el bloqueo o la reserva de ascensores y la menor cantidad de asistentes (Camilleros) quienes deberán usar EPP desechable para cada traslado.
- La camilla de transporte del paciente deberá estar separada del asistente y una vez concluido su traslado deberá descontaminarse (12).
3.5. EQUIPO QUIRÚRGICO
- El Equipo quirúrgico deberá ser el más capacitado y con mayor experiencia en el tratamiento de pacientes quemados que requieran tanto cirugías de urgencia como procedimientos de cobertura (13).
- El Personal interviniente deberá restringirse para quienes ingresen y salgan de la sala operatoria, podría utilizarse una ventana para la entrega de suministros.
- No se deben permitir observadores y visitantes.
- Al finalizar el procedimiento quirúrgico, el personal se retirará el EPP, deberá lavarse las manos y sólo después, podrá redactar los documentos respectivos de la cirugía realizada, que deberán estar fuera del quirófano.
- En caso de que el Personal sanitario presentare sintomatología atípica deberá contactar inmediatamente con el Servicio de Medicina Preventiva/Salud Laboral/Prevención de Riesgos Laborales, quienes determinarán las pautas a seguir.
Estudios retrospectivos de coronavirus como el SARS y el MERS han proporcionado varios medicamentos potencialmente efectivos, destacándose: remdesivir, lopinavir/ritonavir, interferón y plasma de recuperación. Experimentos in vitro han demostrado que lopinavir/ ritonavir puede inhibir la replicación del coronavirus hasta cierto punto. Un estudio chino observó mejores resultados de tratamiento con la combinación de lopinavir/ritonavir e interferón-β en pacientes infectados de MERS-CoV. Otro equipo observó menos riesgo de muerte en pacientes que recibieron lopinavir/ritonavir y ribavirina combinados respecto a los que recibieron monoterapia de ribavirina. Actualmente está en curso un ensayo controlado aleatorio (ChiCTR2000029308) de la eficacia y seguridad de lopinavir/ritonavir combinado con interferón-β en pacientes infectados con SARS-CoV-2 (14).

4 PROCEDIMIENTOS Y TÉCNICAS QUIRÚRGICAS
4.1 Valoración prequirúrgica
1) Historia clínica: Antecedente de contacto con personas con COVID-19 hasta 14 días previos, o en lugares donde exista alta prevalencia.
2) Cuadro clínico: Fiebre, tos, odinofagia, anosmia, ageusia.
3) Examen físico: Saturación de oxígeno menor 90%/ T mayor de 36.6 C.
4) EKG 12 derivaciones con alteraciones en el intervalo QT.
5) Biometría hemática: TP/TTP/PCR/ Dímero D/ Función renal.
6) Prueba rápida COVID-19.
7) Rx o TAC tórax (15).
- Dependiendo del caso, puede considerarse la posibilidad de realizar una tomografía axial computarizada de tórax para evaluar cambios de la condición respiratoria en la fase postoperatoria.
- Recomendamos que a todo paciente quemado que será sometido a cirugía de urgencia se deberá realizar prueba rápida COVID-19 y esperar en una sala de aislamiento el resultado de la misma, sin embargo debido a la gran cantidad de falsos negativos (30%) (3) se debería realizar PCR para COVID-19 y mantener la espera hasta obtener el resultado, considerando el caso específico (16, 17).
- Si el paciente se encontrare hospitalizado se aconseja la evaluación clínica constante, pesquisaje pormenorizado de signos y síntomas y ante alguna sospecha realizar las pruebas respectivas (PCR SARS-COV2/Rx/TAC tórax), que deben repetirse 48 horas previa a una cirugía programada, en caso de ser negativa o de existir alguna duda en cuanto al resultado (18).

4.2 Procedimiento quirúrgico
- Se deberá evitar la generación de aerosoles y la contaminación directa por los fluidos del paciente. Deben extremarse los cuidados en la balneoterapia convencional debido a la posibilidad de contaminación que pudiese existir en el medio ambiente.
- Para minimizar el número de procedimientos operatorios, podemos considerar el uso de técnicas quirúrgicas de bajo riesgo, como injertos de piel hendida mallada, si la experiencia del servicio así lo amerita y conllevar a reducir los riesgos (6).
- Si el paciente requiere una cirugía de baja o moderada complejidad, procurar que ésta se realice de forma ambulatoria.
- En los casos de pacientes con quemaduras con alto riesgo de trombosis (TEP y/o TVP) se requiere profilaxis antitrombótica:
- Enoxaparina 40mg/sc/ 6 horas previo a la cirugía y luego 1 vez al día (Filtrado glomerular normal) (19).
- Enoxaparina 40 mg/sc/2v /dia (Indice de masa muscular IBM mas 40Kg/m2) (19).
- Profilaxis antimicrobiana: Cefazolina 1g/IV/ 30-60 minutos previo al procedimiento.
- Existen innumerables opciones de apósitos en el mercado, en su composición, la disponibilidad es variable dependiendo de la región geográfica.
- Los apósitos primarios de mayor duración, que permitan realizar curaciones espaciadas cada 4-5 deben ser de primera elección.
- De igual manera se deberá evitar cualquier técnica y/o procedimiento que genere dispersión de líquidos y soluciones, como el uso del dermátomo, electrocauterización monopolar, electrobisturí de agua o con un sistema de ultrasonido, sierras con motor, etc., ya que se ha demostrado que el humo del electrocauterio alberga partículas intactas de bacterias y virus (18).
- Si se requiriese el uso del electrocauterio, puede adaptársele un sistema de Aspiración, como se observa en la imagen 4.

Imagen 4: Adaptación del electrocauterio a un sistema de aspiración
4.3. PROCEDIMIENTO ANESTESICO
El paciente que presenta quemaduras que demanda hospitalización en una Unidad de Quemados en vista de su estado de gravedad, considerando parámetros tales como: Edad, género, peso, estatura, enfermedades concomitantes (5), etiología de la lesión, extensión, profundidad de la quemadura, sumado a la evidencia de infección con COVID-19; requerirá procedimientos anestésicos rigurosos y estrictamente planificados a fin de que la intervención quirúrgica de emergencia (fasciotomías, escarotomías) y/o cirugías periódicas (limpiezas quirúrgicas, escarectomías, desbridamientos, injertos-colgajos, revisión de otras coberturas cutáneas) se lleven a cabo bajo estándares de bioseguridad que impliquen el menor riesgo de infección tanto para el paciente como para el Personal de Salud interviniente.
La infección SARS-COV-2 es transmitida a través de gotas respiratorias cuyos diámetros oscilan entre >5-10 micras, expulsadas a través de la boca o nariz, infectando éstas, y en ocasiones afectando además la conjuntiva ocular. Además, dicha transmisión puede ser más compleja en las áreas quirúrgicas donde se llevan a cabo intervenciones que generan aerosoles. Así, las minúsculas gotas <5 micras pueden diseminarse a más de un metro de distancia y permanecer en el ambiente durante un tiempo prolongado (20).
La posibilidad de contaminación ante la manipulación de vías aéreas fue analizada en la literatura médica descrita, considerando en orden descendente de riesgo:
(1) intubación traqueal; (2) traqueostomía; (3) ventilación no invasiva (NIV) y (4) mascarilla de ventilación. Otras técnicas generadoras de aerosoles incluyen: Desconexión de los circuitos de ventilación durante el uso; extubación traqueal; reanimación cardiopulmonar (antes de la intubación traqueal); broncoscopía y succión traqueal sin un “sistema cerrado en línea” (21).
Previo a la manipulación de la vía aérea, el Anestesiólogo y el Personal asistente, deben cumplir medidas extremas de prevención, que se sintetizan en los siguientes pasos:
- Empleo correcto del equipo de protección personal (EPP), uso de mascarilla N95, FFP2 o equivalente; traje impermeable y desechable que cubra las extremidades superiores e inferiores de forma completa, gafas de protección (El empañamiento de gafas cuando se usa EPP puede constituir una complicación frecuente al realizar la intubación endotraqueal, descrita en hasta el 80% de casos (Comunicación personal Huafeng Wei, EE. UU.); doble par de guantes de látex o nitrilo impermeables que cubran hasta los antebrazos a fin de minimizar la propagación por la contaminación por fómites del equipo y sus alrededores (22).
- Protocolo de higienización y revisión de la esterilidad de insumos y dispositivos médicos a utilizar.
- Preparación de una mesa anestésica exclusiva, compuesta por un kit de fármacos e insumos disponibles, en uno de los quirófanos, destinados a intervenciones de pacientes quemados con infección COVID-19.
- Las salas de quirófano deben contar con presión positiva >12 que permitan altas tasas de intercambio de aire, factor que implica el riesgo de transmisión, la retención de aerosoles, captados por los filtros de aire de alta eficiencia (HEPA).
- Se recomienda que el quirófano cuente con una pantalla – cajón acrílico transparente, que permita limitar el área facial y cervical del paciente del resto del cuerpo y del espacio físico restante.
- Antes y después de la intervención anestésica, se aconseja que exista el menor número de Personal asistente posible a fin de evitar la transmisión de aerosoles.
- Dependiendo del procedimiento quirúrgico a realizar y de las condiciones del paciente quemado, es aconsejable la anestesia regional frente a otras técnicas.
El uso de equipos para intubación endotraqueal como video cámaras (kingvision), fibras ópticas flexibles (fibroscopio), permitirán un procedimiento anestésico de mayor confiabilidad.
Con el fin de lograr una “Anestesia segura”, Asenjo J, recomienda un método eficaz previo a la técnica de intubación, que consiste en la colocación del tubo endotraqueal (ETT) al extremo del émbolo de una jeringa estándar de 20 ml, la cual se une al conector distal como una tapa de cobertura. Posteriormente se realiza un agujero en el extremo final del émbolo para permitir que la guía de intubación pase a través de él, con el objeto de prevenir la propagación de partículas de aerosoles a medida que el ETT ingresa a las vías respiratorias. No se deberá retirar la tapa de cobertura. Después de insuflar el ETT, la guía se retirará parcialmente mientras se asegura de que la tapa permanezca nuevamente en su lugar.
Previo al retiro de la guía y la tapa de cobertura, se fijará el ETT y se conectará a la máquina de anestesia (23).
Para el proceso de extubación, se insertará una cánula de succión por vía oral y antes de realizar el retiro del EPP se colocará una mascarilla de oxígeno con una cubierta plástica transparente y estéril que permitirá una protección más segura ante la expulsión de partículas desde la boca, sellándola junto con la cánula de succión.
Una vez que se cumpla este paso se procederá a la extubación, asegurando la administración de oxígeno a través de la mascarilla, que luego es reemplazada por una mascarilla quirúrgica hasta la recuperación del paciente.

CONCLUSIONES
EVITANDO ERRORES
- La capacitación exhaustiva y repetitiva conduce al conocimiento y a la automatización de las acciones, que reducirán los errores en los procedimientos nuevos y poco conocidos como la colocación y eliminación de EPP.
- La planificación correcta de todos y cada uno de los pasos en cada etapa de tratamiento del paciente con quemaduras demandará de un team de profesionales debidamente experimentados, considerando si requiriese curaciones ambulatorias u hospitalización.
- Debido a la atención a la comunicación y a la situación de estrés asociada con el uso de EPP dificulta la interrelación personal, requiere esfuerzo, calma y paciencia para que el personal sanitario ejecute acciones coordinadas, tanto dentro como fuera de la sala operatoria.
- Las intervenciones quirúrgicas que conlleven muchas horas pueden constituir un riesgo para el paciente con quemaduras, es preferible priorizar las zonas y las técnicas a realizar.
- El lavado de manos debe ser imprescindible luego de cualquier procedimiento quirúrgico o no, desde la curación de una quemadura, la redacción de documentos o el uso de la computadora.
- Recordar que el distanciamiento social debe ser respetado aún en el quirófano.
- El Equipo de Profesionales de una Unidad de Quemados, está conformado por Cirujanos Plásticos, Médicos Intensivistas, Anestesiólogos, Enfermeras, Instrumentistas, Circulantes, Camilleros, Personal de limpieza. El equipo mencionado deberá trabajar de manera interdisciplinaria con el fiel cumplimiento de procedimientos y recomendaciones de bioseguridad. De esta forma el paciente que ha sufrido quemaduras puede lograr una recuperación temprana con el mínimo riesgo de sobre-exposición y/o contagio de la pandemia-enfermedad COVID-19.
Bibliografía
1. American College of Surgeons C1RfMoESP. [Online].; 2020 april 17. Available from: https://www.facs.org/covid-19/clinical-guidance/elective-surgery.
2. Centro de Coordinación de Alertas y Emergencias Sanitarias EpncvC1. [Online].; 2020 16 marzo. Available from: https://www.mscbs.gob.es.
3. Cirujanos AEdC. Manejo Quirúrgico de Pacientes con Infección por CO- VID-19, Recomendaciones de la Asociación Española de Cirujanos. Sciencedirect. 2020 mayo; Volume 98(5): p. 251-259.
4. Matos RCK, et al. www.usuhs.edu. [Online].; 2020. Available from: https://www.usuhs.edu/sites/default/files/media/vpe/pdf/dod_covid-19_pmg14may20acc.pdf.
5. Ellis R HDABP. Operating during the COVID-19 pandemic: How to reduce medical error. 2020 June; 58((5)): p. 577-580.
6. Barret J CSJDNFMLGMNea. Burn center function during the COVID-19 pandemic: An international multi-center report of strategy and experience. Burns. 2020 August; 46((5)): p. 1021-1035.
7. Lei S JFSWea. Clinical characteristics and outcomes of patients undergoing surgeries during the incubation period of COVID-19 infection. EClinicalMedicine. 2020 april.
8. Li Q GXWPea. Early Transmission Dynamics in Wuhan, China, of Novel Coronavirus-Infected Pneumonia. N Engl J Med. 2020; 382((13)): p. 1199-1207.
9. Anshul Sobti ∗KMRRPBAUaAK. Outcome of trauma and orthopaedic surgery at a UK District General Hospital during the Covid-19 pandemic. J Clin Orthop Trauma. 2020; 11((Suppl 4)): p. S442-S445.
10. PF S. ow to risk-stratify elective surgery during the COVID-19 pandemic? Patient Saf Surg. 2020 Mar 31; 14(8).
11. Coccolini F PGCMea. Surgery in COVID-19 patients: operational directives. World J Emerg Surg. 2020 april; 15((1)): p. 25.
12. Mariani NM PCAFVea. Surgical Strategy During the COVID-19 Pandemic in a University Metropolitan Hospital in Milan, Italy. World J Surg. 2020; 44((8)): p. 2471-2476.
13. Collaborative. C. Global guidance for surgical care during the COVID-19 pandemic [published online ahead of print. Br J Surg. 2020 Apr 15.
14. Evidencia. DdEdTSySBe. Síntesis Exploratoria Rápida de Evidencia CORONAVIRUS 2019 (SARS-CoV-2). 2020 Marzo.
15. Ti LK ALFTNB. What we do when a COVID-19 patient needs an operation: operating room preparation and guidance. Can J Anaesth. 2020; 67((6)): p. 756-758.
16. Shiu EYC LNCB. Controversy around airborne versus droplet transmission of respiratory viruses: implication for infection prevention. Curr Opin Infect Dis. 2019; 32((4)): p. 372-379.
17. Cuevas L AJVONJGLZNea. Recomendaciones para el manejo de los pacientes quirúrgicos urgentes durante la pandemia COVID-19. Rev Colomb Cir. 2020; 35: p. 143-52.
18. Quemaduras/SOCHIQUEM SCd. ecomendaciones en el tratamiento del paciente con quemaduras durante Pandemia COVID-19. Sociedad Chilena de Quemaduras/SOCHIQUEM. [Online].; 2020. Available from: http://sochiquem.cl/site/wp-.
19. Felder S RMKRea. Prolonged thromboprophylaxis with low molecular weight heparin for abdominal or pelvic surgery. Cochrane Database Syst Rev. 2019 Aug; 8((8)).
20. Sociedad Española de Medicina Preventiva SPeHSEdEIyMC. Recomendaciones para la programación de cirugía en condiciones de seguridad durante el periodo de transición de la pandemia COVID-19. 2020. Mayo .
21. Cook TM EBKMBMAPAHA. Consensus guidelines for managing the airway in patients with COVID-19: Guidelines from the Difficult Airway Society, the Association of Anaesthetists the Intensive Care Society, the Faculty of Intensive Care Medicine and the Royal College of Anaesthetist. 2020.; 75((6)): p. 785-799.
22. Gerência de Vigilância e Monitoramento em Serviços de Saúde GGdTeSdSANdVS. Orientações para a prevenção e o controle das infecções pelo novo Coronavírus (SARS-COV-2) em procedimentos cirúrgicos. ANVISA. 2020 Mayo.
23. JF. A. Safer intubation and extubation of patients with COVID-19. Can J Anaesth. 2020; 67(9): p. 1276-1278.

